Risarcimento del danno patrimoniale in Italia e in Europa: a quando la “rivalsa” della PA per le spese di assistenza e cura?
27 Gennaio 2023
Il risarcimento del macroleso: un confronto tra 14 paesi europei
La Società Italiana di Medicina Legale ha recentemente pubblicato un articolo dal titolo “Tetraplegico: ma quanto costa alle assicurazioni in Europa?” (https://www.simlaweb.it/tetraplegico-costo-macrodanni-assicurazioni-ue/).
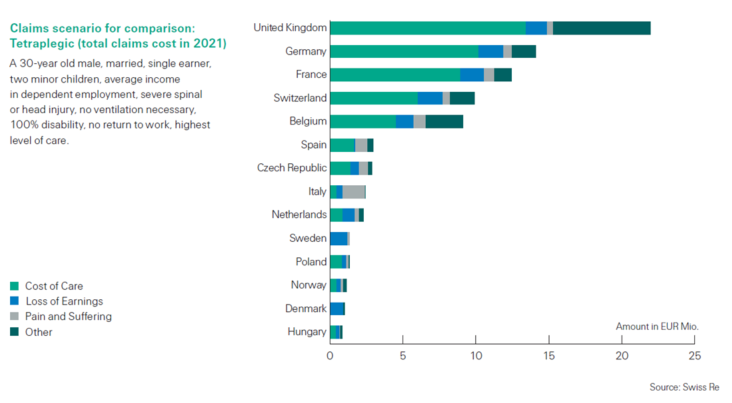
Vi si riporta uno studio di Swiss Re Motor Bodily Injury, in cui sono stati pubblicati i risultati di un'analisi comparativa sulle tendenze dei risarcimenti dei danni alla persona, aggiornati a 1° trimestre 2022, in 14 stati europei: Belgio, Repubblica Ceca, Danimarca, Francia, Germania, Ungheria, Italia, Paesi Bassi, Norvegia, Polonia, Spagna, Svezia, Svizzera e Regno Unito.
L'approfondita ricerca conferma dati dei quali si aveva già conoscenza: l'Italia è il paesein cui il risarcimento del danno non patrimoniale è il più alto (pain and suffering), ma anche quello in cui le spese di assistenza sono le più basse (cost of care). Ne deriva che il costo medio per un sinistro con esiti invalidanti del 100% che abbia coinvolto un 30enne, sposato, con due figli, unico percettore di reddito e con retribuzione media, in Italia si attesta su circa € 3,5 milioni, per un totale 8 volte inferiore rispetto al Regno Unito, 6 volte rispetto alla Germania e 5 volte alla Francia, 4 alla Svizzera, 3,5 al Belgio, etc.. Come detto, la differenza sostanziale, sulla quale oggi vogliamo focalizzare l'attenzione, risiede nei costi che il responsabile (assicurazione, struttura sanitaria, etc.) sostiene per assistenza e cura. Il bug del sistema italiano
In un convegno tenutosi a Milano nel dicembre 2022 si è ritornati sull'argomento; l'incontro era dedicato all'istituto della rendita vitalizia, così come indicato dalla Suprema Corte quale strumento alternativo di liquidazione dei danni ai macrolesi (Cass. Civ. n. 31574/2022). In occasione del congresso, ci si è soffermati anche sulla questione del danno patrimoniale da spese di assistenza e cura e,come in altre occasioni, è stata messa in luce l'evidenziata incongruenza del sistema risarcitorio italiano e, tra le righe, si è per l'ennesima volta suggerita la seguente spiegazione: nel nostro Paese i danni patrimoniali non vengono risarciti, perché le relative domande non vengono adeguatamente formulate dai legali dei danneggiati. In sostanza, “cari avvocati, se non chiedete (o chiedete male), nulla verrà dato”. Quale l'effettiva spiegazione di questa anomalia tutta italiana?
Riflettendo, crediamo di aver individuato l'errore di interpretazione dei dati da cui trae origine questo enorme fraintendimento, che determina conseguenze gravi, ingiuste e sottaciute. Lo spunto ci è stato fornito dal caso della Signora D.D., 54 anni, invalida al 100% in conseguenza degli esiti iatrogeni di un intervento di tenorrafia alla spalla, eseguito in elezione in struttura privata. D.D. risiede in Emilia-Romagna, regione in cui esiste un efficiente sistema pubblico (la rete GRA.CER. https://www.gracer.it/) espressamente dedicato ai “Pazienti con GCA tale da determinare una condizione di coma (GCS ≤ 8) e menomazioni che comportano disabilità grave”. I servizi dispensati sono quelli di cui necessita “una persona affetta da grave cerebrolesione acquisita: ricovero ospedaliero per trattamenti rianimatori o neurochirurgici di durata variabile da alcuni giorni ad alcune settimane (fase acuta). Dopo questa fase, possono essere necessari interventi medico-riabilitativi di tipo intensivo, anch'essi da effettuare in regime di ricovero ospedaliero, che possono durare da alcune settimane ad alcuni mesi (fase riabilitativa). Nella maggior parte dei casi, dopo la fase di ospedalizzazione, permangono sequele che rendono necessari interventi di carattere sanitario e sociale a lungo termine, volti ad affrontare menomazioni e disabilità persistenti, e difficoltà di reinserimento famigliare, sociale, scolastico e lavorativo (fase degli esiti)”. Un'assistenza ottimale, dunque, che non prevede alcun esborso da parte della Signora D.D. e della famiglia di appartenenza, in quanto il servizio risulta integralmente erogato dalla Regione. In fase di liquidazione del sinistro, dunque, nel calcolo risarcitorio spettante alla danneggiata, la posta del danno patrimoniale per spese di assistenza e cura registrerà un saldo ZERO. Ma questo non per imperizia del legale, tantomeno per l'assenza di costi di gestione della macrolesa; al contrario, ve ne sono e di ingentissimi, semplicemente vengono sostenuti dal servizio sanitario regionale (e, più in generale, dalla collettività).
Quel che vogliamo in questa sede evidenziare, dunque, è che l'assistenza del grande invalido in Italia ha le medesime caratteristiche e costi che nel resto d'Europa, con la differenza che il servizio pubblico sostiene i “costs of care” che, conseguentemente, non sono a carico del danneggiato; questi, a propria volta, non ha titolo per farne richiesta al danneggiante. La domanda sorge dunque spontanea: ma se, come crediamo, la Pubblica Amministrazione non esercita abitualmente e con modalità organizzate la domanda di “rivalsa” nei confronti dei responsabili civili (altrimenti lo studio Swiss Re evidenzierebbe esborsi per le compagnie assicurative italiane in linea con quelle europee), ci troviamo forse innanzi ad un'enorme quota di danno (quello emergente) di cui assicurazioni e aziende sanitarie dovrebbero essere chiamate a rispondere, senza che lo siano? Davvero, di fronte ad un danno mediamente quantificabile - in Europa - in 10/15 milioni (lo studio Swiss Re parla chiaro), in Italia i responsabili corrispondono una quota limitata al 25% del reale costo totale (3,5 milioni contro i 25 del Regno Unito, lo ricordiamo)? La risposta è sì, sembra trattarsi di un incommensurabile danno erariale di cui nessuno pare tenere (voler tenere) conto. Con il paradosso, oltretutto, che il gruppo ospedaliero privato Y, cui appartenga l'azienda sanitaria X che abbia responsabilità nella determinazione di gravi menomazioni, non solo potrebbe lucrare in termini di mancata liquidazione del danno da assistenza e cura (in forma di indebito risparmio), ma addirittura, ove il danneggiato fosse ricoverato per la necessaria assistenza presso altra propria struttura, avere un indotto in termini di prestazioni erogate in regime di convenzionamento col S.S.N..
La discrasia è clamorosa ed inaccettabile, soprattutto in una congiuntura economica nella quale ad una spesa sanitaria pubblica in continua contrazione, per far fronte a passività ormai insostenibili, fa da contraltare un panorama assicurativo privato sempre più florido: è un po' come se il ricco banchettasse tutti i giorni alla tavola del povero. Considerazioni giuridiche
Il S.S.N. è un apparato di tutela della salute collettiva di origine costituzionale, che garantisce le cure a qualsiasi soggetto, qualora egli non ricorra ad assistenza in regime privato. Nell'alveo delle conseguenze dirette – e quindi risarcibili – del fatto illecito rientrano anche le prestazioni sanitarie eventualmente erogate dal servizio pubblico ad i relativi costs of care, trattandosi di danno prevedibile (art. 1225 c.c.), non potendo il danneggiante non sapere che la vittima sarà assistita dal sistema generalizzato di tutela della salute (il S.S.N., per l'appunto). Nel quadro così delineato, non assume alcun rilievo la circostanza che lo stato fornisca assistenza in regime di gratuità. Sebbene l'infortunato non debba direttamente sostenere alcun costo, ciò non implica che le prestazioni medico-sanitarie rese abbiano un costo oggettivo (e che costo, secondo Swiss-re), né che di tale esborso non possa essere chiamato a rispondere il responsabile, secondo i principi della responsabilità aquiliana. La gratuità delle prestazioni, infatti, è assicurata a chi ne abbia necessità, non anche a chi, con la propria condotta illecita, abbia determinato la lesione alla salute di terzi che necessitano il ricorso all'assistenza pubblica.
È auspicabile che i controllori dei conti, prendendo spunto da un sistema già ampiamente conosciuto, normato e collaudato, come quello dell'assicurazione obbligatoria contro gli infortuni - nel quale le azioni di rivalsa di INAIL vengono effettuate con puntualità ed efficacia - riconoscano l'obbligo della Pubblica Amministrazione di ripetere dai responsabili i costi correlati all'assistenza e cura correlata a lesioni derivanti da sinistri. Ove la responsabilità di terzi sia conclamata o facilmente accertabile, infatti, il mancato esercizio dell'azione risarcitoria da parte della P.A. parrebbe sostanziare omissione passibile di addebito di responsabilità per danno erariale. D'altro canto, non si tratterebbe che di percorrere il solco già tracciato dalla Suprema Corte nel 2017 (Cass, Civ. - sez. 3 - n. 24289/2017), in cui si legge che “i costi dell'assistenza medica e delle prestazioni sanitarie eventualmente erogate dal Ssn al danneggiato devono essere risarcite dall'autore del fatto illecito, quali conseguenze dirette e prevedibili, al pari di come lo sarebbero le spese sostenute dal danneggiato per ricevere le cure necessarie in regime privatistico. Non assume rilievo la circostanza che il danneggiato si sia rivolto, per ottenere la necessaria assistenza medico-sanitaria, a strutture private o pubbliche. Nel primo caso, il danneggiante dovrà rimborsare al danneggiato gli esborsi sostenuti; nell'altro, nonostante il danneggiato non abbia sostenuto alcun esborso. Il danneggiante sarà comunque tenuto a rifondere il costo delle prestazioni mediche e dell'assistenza sanitaria, in favore in tal caso dell'Ente che le ha erogate. L'erogazione gratuita delle prestazioni medico-sanitarie in favore dell'infortunato, del malato o del ferito, infatti, non comporta l'irresponsabilità del danneggiante”.
Il principio sancito dalla Cassazione è tanto chiaro, quanto inspiegabilmente rivoluzionario ove rapportato all'attuale regime risarcitorio italiano: “L'erogazione gratuita delle prestazioni medico-sanitarie in favore dell'infortunato, del malato o del ferito, infatti, non comporta l'irresponsabilità del danneggiante”. Il che, tradotto in ambito di medical malpractice, equivale a dire: la struttura sanitaria (e la di lei assicuratrice) che sia responsabile di lesioni, è tenuta a risarcire al S.S.N. le prestazioni assistenziali erogate gratuitamente da servizio pubblico in favore del danneggiato, per evitare che gli straordinariamente ingenti costi assistenziali ricadano sulla collettività. Ed allora, forse, il prossimo studio di Swiss Re, descriverà una realtà italiana finalmente in linea con quella europea. |